«Ми зробили все можливе і навіть більше»
Ярослав Журавльов, «Чех» 30 років, Херсон, медик «швидкої», лікар реанімаційної бригади ПДМШ
 Ярослав Журавльов починав свій шлях медика в Україні, на «швидкій». Потім поїхав стажуватися до чеської лікарні, де згодом почав працювати лікарем. Повномасштабна війна спіткала Ярослава у рідному Херсоні. Він пережив чотири місяці окупації і мав можливість повернутися працювати за кордон. Але ухвалив рішення на два місяці долучитися до ПДМШ та рятувати військових на фронті. Ярослав використав цей час на повну: у дні чергувань працював на «ремці», а у вихідні – на стабпункті.
Ярослав Журавльов починав свій шлях медика в Україні, на «швидкій». Потім поїхав стажуватися до чеської лікарні, де згодом почав працювати лікарем. Повномасштабна війна спіткала Ярослава у рідному Херсоні. Він пережив чотири місяці окупації і мав можливість повернутися працювати за кордон. Але ухвалив рішення на два місяці долучитися до ПДМШ та рятувати військових на фронті. Ярослав використав цей час на повну: у дні чергувань працював на «ремці», а у вихідні – на стабпункті.
ПРО ЖИТТЯ ПІД ОКУПАЦІЄЮ
За два дні до початку повномасштабної війни я приїхав погостити до родичів у Херсон і застряг в окупації на чотири місяці. Під окупацією займався волонтерством. Офіційно працевлаштовуватися сенсу не було – ніхто не знав, що буде завтра.
Ми всі, хто були невійськовими, намагалися чимось допомагати. Збирали речі, щось шили, приміром, мішки для піску, заносили медикаменти та проднабори людям похилого віку. Підтримували один одного морально, психологічно. На маївку співали українські пісні, намагалися всіма способами показати ворогу, що йому тут не раді.
Під окупацією повноцінної медицини в Херсоні не було, але лишалося багато хворих. І я взявся їм допомагати. В когось гіпертонічний криз, хтось просить подивитися животик дитини, у когось тато після інсульту блює… Перші місяці окупації цим ще можна було займатися. Потім закінчилися медикаменти і вже в травні-червені 2022 року лікувати було нічим. Наші запаси вичерпувалися, або руські позабирали.
Коли виїхав з-під окупації – пішов у військомат. Але за станом здоров’я виявився непридатним.
І я поїхав знову закордон, в Чехію. Але незабаром повернувся.
ПРО ТЕ, ЧОГО ПОВЕРНУВСЯ В РОЗПАЛ ВІЙНИ В УКРАЇНУ
Я вирішив так: чим більше людей добровільно, за власною ініціативою поїдуть в небезпечні регіони України, тим легше буде ЗСУ робити свою роботу і тим скоріше ми виженемо ворога зі своєї землі. На підготовку медиків треба багато часу і грошей. Навіщо це робити, якщо є такі люди, як я, хто вже має ці знання?
Я знав, що існують добровольчі військові батальйони. І логічно було припустити, що є добровольчі медичні батальйони. Гугл допоміг знайти ПДМШ. До кінця не був впевнений, чим вони займаються. Але подав заявку, мене взяли – і я не пожалкував.
ПРО ТЕ, ЧИМ ЗАЙМАЮТЬСЯ ЛІКАРІ-ДОБРОВОЛЬЦІ
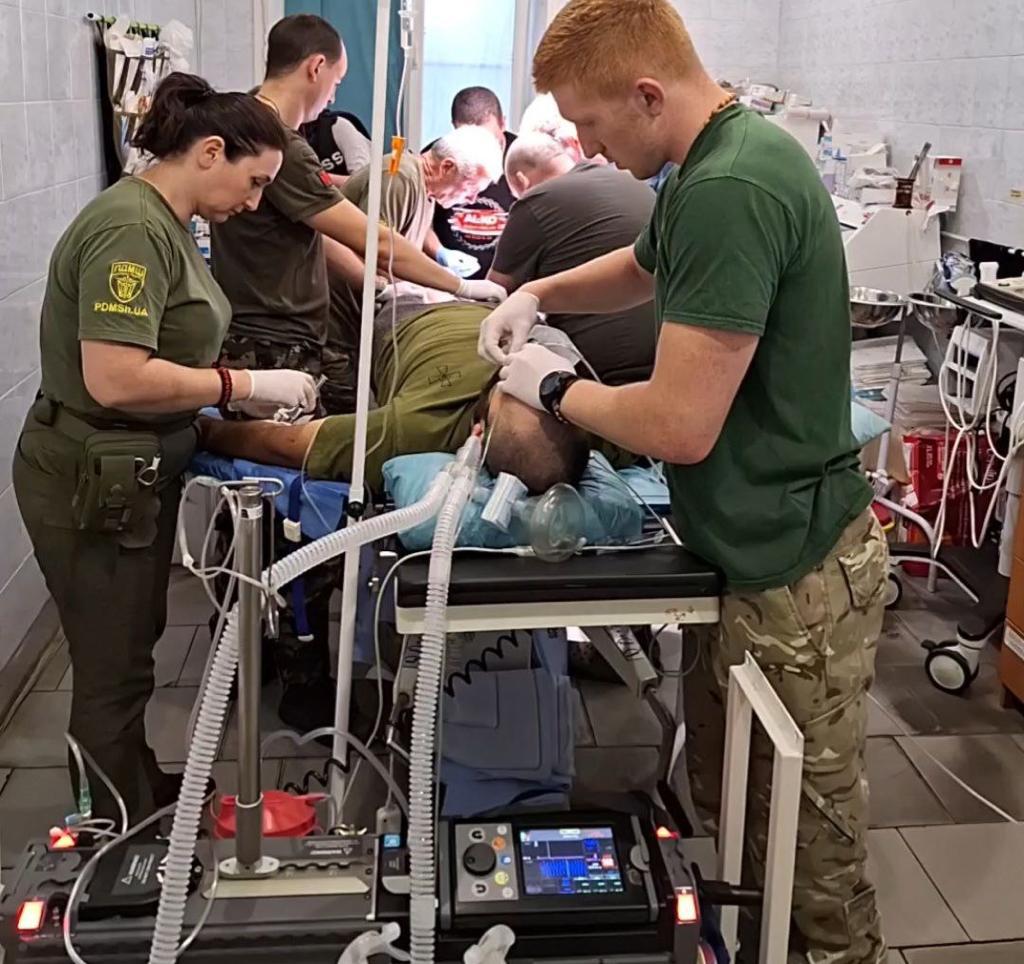
В ПДМШ я лікар реанімаційної бригади. Більшість людей, яких ми рятуємо, це критично хворі, які потребують якісного і кількісного медсупроводу. Навіть якщо людина знаходиться на апараті ШВЛ, її не можна лишати без нагляду. Ви скажете: «А що там такого, повключайте всі апарати і хай водій везе». Але в дорозі може від’єднатися важливий контур, витягнутися катетер, хворому треба буде крапати препарат внутрішньовенно… Цим мають займатися люди, які це вміють.
Мені сподобалися слова нашої керівниці, Лани, яка сказала: «Глибока наша пошана невропатологам, ендокринологам, іншим спеціалістам, але на «ремці» потрібні люди, які дійсно розбираються, що там відбувається, куди вони їдуть, і що там треба робити». Це про людей, які працюють в медицині невідкладних станів.
Я відчув тут себе потрібним. Бо це моя стихія.
ПРО ТЕ, ЯКИХ ПОРАНЕНИХ ПЕРЕВОЗЯТЬ У «РЕМЦІ»
Коли ми веземо одного критичного хворого, можемо взяти ще двох людей, які не критичні, але які потребують подальшої медичної інтервенції. Переважно, це бійці з акубаротравмами (контузіями).
Якщо брати саме тяжких поранених, я б їх розділив на дві групи.
Перша група – це поранені, які повністю залежні від нашої зовнішньої допомоги. Я маю на увазі апарат ШВЛ, REBOA катетер, який ставлять на стабпункті, і так далі. Таким пораненим потрібний постійний супровід медика. Якщо медик вийде кудись, умовно кажучи, «покурити», цей боєць може погано закінчити.
Друга група – це стабілізовані або частково стабілізовані поранені. Утім вони або були в критичному стані до цього, або їхній стан може погіршитися в будь-який момент. Ось, приміром, везли ми пораненого з відкритою черепно-мозковою травмою. Молодий хлопець, який з нами комунікував, виконував всі наші команди. Але в будь-який момент могло статися падіння тиску, банально злетіти пов’язка і початися кровотеча – а вона може бути інтенсивною з судин голови. Ми не можемо напевно розрахувати час доїзду до шпиталю – може спустити колесо, може бути несподіваний обстріл чи закрита понтонна переправа… Або якщо їхатиме важливий підрозділ, ми маємо з’їхати з дороги. І весь цей час хворий має бути під наглядом.
Окрім того, є таке поняття як провізорний турнікет, з яким ми часто возимо хворих. Від звичайного турнікету на стабупунктах намагаються якнайшвидше позбутися, тому що він позбавляє хворого кінцівки, якщо його тримати довше дозволеного часу. Але щоб кровотеча була контрольована, після перебинтування, тампонади на кінцівку накладається провізорний турнікет. Це турнікет, який перебуває у вільному стані, але дозволяє за 2-3 секунди врятувати хворого від ще одного епізоду геморагічного шоку.
Не треба забувати, що хворі під’єднані до апаратів. В них є як мінімум два катетери, часто – грудний дренаж, які можуть знаходитися в найнеочікуваніших місцях. Банальний випадок: ми веземо дренований пневмоторакс (лежить хворий і в нього з грудної клітини виходить трубка), якщо трубка зміститися, в хворого може погіршитися стан. Може так статися, що коли робили дренування, було лише повітря в грудній порожнині. А коли ми завантажили хворого в машину (такий випадок був у нас, до речі), з’являються компоненти гемотораксу. Тобто не лише повітря, а й розірвана судина чи легеня, звідки починає витікати кров. Якщо цієї крові набереться 300, 700 мл, у нас є змога приєднати туди гемокон – це пустий мішечок, який самотьоком набирає кров. І той консервант, який є всередині, дозволяє потім повернути цю кров пораненому. Такі випадки були і у нашої бригади, і у колег.
ПРО РОБОТУ НА СТАБПУНКТІ
Людина завжди вчиться. І компоненти лікарського досвіду здобуваються в неочікуваних місцях, при наданні допомоги в нестандартних умовах. У мене був випадок в потязі, коли жінці стало зле. На неї на станції чекала бригада швидкої, але все одно я мобілізував усі свої знання і навички, щоб допомогти цій людині і потім передати її лікарю бригади, описавши все, що я побачив. Це заощадило лікарю 5 хвилин часу, за які він міг вже підключити монітори, під’єднати венозні катетери і т.д.
Крім того, я ношу футболку, шеврон ПДМШ. І коли люди бачать, що ми щось робимо і робимо це на високому рівні, це гарний внесок в наш імідж, авторитет. Поки я поміряю тиск на стабі, я цим самим заощаджу час медсестрі, яка робить це за день 5,10, 30 раз, щоб вона попила каву.
А загалом все-таки 6 років життя потрачено, щось-то я розумію в порятунку людей. Тому намагаюся бути корисним. В метушні може статися так, що щось не дописали, сплутали документи. Я вірю, що всі ці випадки з пораненнями будуть розбиратися. Хлопці потраплять на комісії, і від того, що ми написали чи не дописали у формі 100, буде залежати їхня доля та матеріальні виплати.
Вільних рук багато не буває. Як сказав мені один знайомий, коли я їхав сюди: «Застосування ти там собі знайдеш, навіть якщо будеш просто тримати ніжку чи бинтувати пальчик». Так воно і було. Тому що ситуації бувають різні, там уже не до міряння авторитетом. Якщо я вже став до операційно столу і моя задача полягає в тому, щоб підтримати ногу, поки інша людина її перебинтовує – я мовчки потримаю, поки людина буде робити свою роботу, і ми швидше надамо потрібну допомогу.
ПРО ТРАВМАТИЧНІ АМПУТАЦІЇ
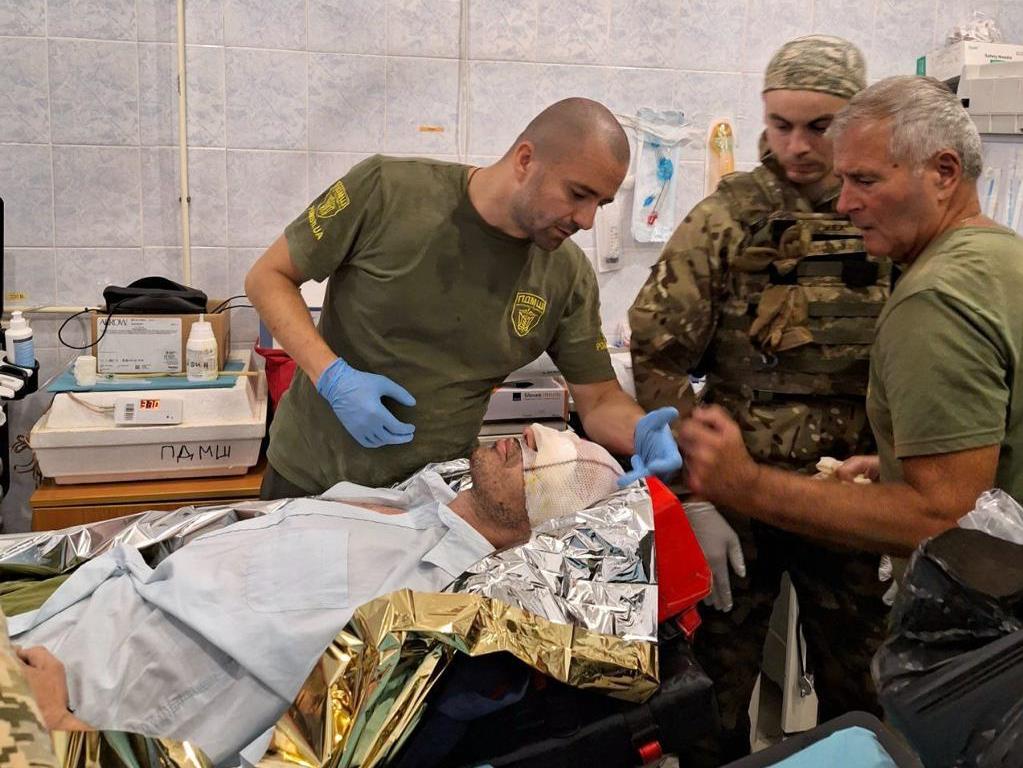
В будь-якій ситуації, навіть не в медицині, має бути злагодженість команди. Зазвичай починаємо працювати з голови. Будь-якого постраждалого ми маємо взяти під контроль. Це означає, що ми маємо забезпечити венозний доступ. Або внутрішньо-кістковий як альтернативу. Або доступ до центральної вени. Виміряти життєві показники. Якщо потрібно, взяти зразок крові на аналіз. Перші хвилини цим займається анестезіологічна бригада. Бо якщо ми просто доторкнемося до постраждалої кінцівки, хворий буде «ойкати» і це не дасть нікому працювати.
Якось нам занесли важкого хлопця. Було видно, що ситуація загрозлива, він був блідий, дихав часто, його кидало в піт. Коли ми виміряли тиск, він був 80 на 50, що не є добре для всіх органів. У цього хворого була вражена не тільки нижня кінцівка, але й пошкоджена одна з верхніх кінцівок. А також було поранення другої ноги. Якщо такого характеру травма, ми маємо оглянути його з голови до п’ят. Анестезіолог оглядає голову. Грудною клітиною і животом, якщо немає пошкоджень, займаються в останню чергу.
Я був у своїй медичній бригаді людиною, яка банально подає серветки, інструменти, підключає апарат. Допомагав записувати дані, складати речі. Мушу сказати, що це було доречно і на часі. В підручнику з анатомії все гарно розмальовано, але на ділі, коли це мінно-вибухова травма – дай Бог, щоб ми знайшли ті структури, які загрожують безпосередньо життю. І знову ж таки, щоб ці структури знайти, інколи буває недостатньо рук тільки хірурга і асистента. Я, наприклад, притримував частину тієї кінцівки, яка вже була частково ампутована, щоб вона не заважала працювати на основному судинно-нервовому пучку. Коли хірурги завершили цю важливу роботу, кінцівку треба було перев’язати. Але не просто обмотати бинтом, а й гарно промити дезінфекційним розчином, напхати туди серветок в достатній кількості, щоб вони брали на себе всі виділення крові. Нагадаю, турнікет, на цей час вже був знятий. І коли кінцівка приводиться до транспортабельного вигляду, потрібно ще зайвих дві-три руки. Хтось запитає: «Чого ти будучи лікарем, бинтуєш ногу?». Але треба розуміти, що все відбувається дуже швидко, етап має перетікати в етап без гальмування. Якщо ти маєш задачу подавати, припустимо, серветки, то може статися так, що від поданої тобою серветки залежатиме життя цього бійця.
ПРО НЕМИНУЧІ СМЕРТІ
Ми не творці, ми не чудотворці. Ми лише знаємо свою справу, керуємося протоколами, універсальними стандартами надання меддопомоги. Є протоколи для звичайних станів, коли просто зупинилося серце. І є протоколи при травматичних ситуаціях. Здебільшого ми працюємо з другими. Але так склалося що не всі бійці – здорові люди, і не всі можуть бути в ДШВ. В когось ще до війни були проблеми зі здоров’ям, але це не завадило їм піти захищати батьківщину.
Днями до нас потрапив соматичний хворий. В нього ще до приїзду на стаб сталася зупинка кровообігу, яка не була пов’язана з травматичною подією. Всі, хто знаходився на той час у шоковій, знали що і як робити. Почали качати, проводити серцево-легеневу реанімацію. СЛР – це затратний процес в плані фізичних зусиль, потрібно не лише знати, як виконувати масаж, а й фізично це робити. Буває, що лікар дуже зосереджений на одному, а про щось інше забуває. Ми колегіально вирішували, що могло привести до цього стану, що ми ще могли зробити. В даному випадку ми зробили все, що було можливо, і навіть трохи більше. Використали весь арсенал методів. Але за півтори години нашої безперервної роботи (до нас його ще 20 хв качали), на жаль, не вдалося запустити серце. Наші зусилля не завжди повертають постраждалого до життя. Це не означає, що ми зробили щось не так. Просто іноді медицина безсила. Але такі випадки набагато складніше переживати тут, у військових умовах, адже цей комбат міг врятувати не одну сотню життів, тримаючи зброю в руках або віддаючи накази. І тут мені як лікарю було дуже прикро і боляче від того, що ми не всесильні.
ПРО ВРАЖЕННЯ ПІСЛЯ ДВОХ РОТАЦІЙ
Як казала наша керівниця Лана: «ПДМШ – це велика родина і кожен тут знайде своє місце, кожен знає, що він тут робить». Вона була права. Сподіваюся, що моя присутність була недаремною. Дякую ПДМШ, що ця структура існує, що вона дозволяє цивільним бути долученими до процесу порятунку життів військових. Вірю, що ще не один десяток, не одна сотня людей долучиться до цієї спільноти і посприяє перемозі.
Наталія Мелещук, журналіст